Content
Evaluatie Pasgeborene
- Ademhaling
- Binnen 90 seconden
- Goede spontane ademhaling begint vaak met krachtig huilen
- Beoordeel frequentie, patroon
- Apnoe, onregelmatig ademen en gaspen is abnormaal
- Hartritme
- Beoordeel door stethoscoop of ECG
- Hartfrequentie < 100/min is abnormaal
- Hartritme is de meest gevoelige indicator van een succesvolle respons op interventies
- Tonus
- Goede tonus: oa. flexiehouding
- Slap als een lappenpop, meestal gepaard gaand met bewusteloosheid
- Kleur
- Kleur slechte weerspiegeling van de oxygenatie
- Saturatiemeting betrouwbaar
- Preductaal meten: rechter hand of pols
APGAR
Dient niet gebruikt te worden voor het nemen van beslissingen omtrent reanimatie.
| Indicator | 0 Punten | 1 Punt | 2 Punten | |
| A | Appaerance | Blauw, bleek | Paars, blauwe extremiteiten | Geheel paars |
| P | Pols | Geen | < 100 | > 100 |
| G | Grimas (reactie op stimulatie) | Geen reactie | Grimassen | Huilen, hoesten, niezen |
| A | Activity (spiertonus) | Slap en geen activiteit | Zwakke tonus | Actieve motoriek, sterke tonus |
| R | Respiratie | Geen | Langzaam, irregulair, zwak of gasping | Huilen |
- Lage APGAR score bij 1 minuut (score 0-1) correleert niet met slechte uitkomst
- Lage APGAR score bij 5 minuten is geassocieerd met mortaliteit en verhoogd risico op cerebrale parese1
Reanimatie
Start
- Benoem reanimatie pasgeborene
- Vraag hulp
- Start de klok
- Droog de pasgeborene af (behoud van temperatuur)
- Open de luchtweg, geef 5 insufflatiebeademingen
Directe acties
- Evalueer tonus, ademhaling en hartfrequentie
- Bij gaspen of apneu: open luchtweg, geef 5 insufflatiebeademingen
- Suctie indien obstructie
- Evt. door dik meconium, bloedklonters of vernix
- 10-14F zuigcatheter
- Pediatrische Yankauer (max. 5cm diepte)
- tot 5 seconde om vagaal gemedieerde apneu of bradycardie te vermijden
- 5 insufflatiebeademingen
- Kamerlucht
- Adequate longexpansie, ontwikkeling FRC
- Stimuleerd surfactantproductie
- Suctie indien obstructie
- Overweeg SpO2 + ECG monitoring
- Herevalueer
- Indien geen thorax excursies:
- Controleer hoofdpositie
- 2- persoontechniek, andere luchtwegmanoeuvres
- Gebruikt evt. laryngoscoop (stimuleren + goede inspectie luchtweg)
- Herhaal insufflatiebeademingen
- SpO2 + ECG monitoring
- Indien thorax excursies:
- start positieve drukventilatie (30/min)
- Indien geen thorax excursies:
- Herevalueer hartfrequentie
- Indien niet meetbaar of < 60/min
- start thoraxcompressies
- 3 : 1 met beademing, nu FiO2 100%
- Indien niet meetbaar of < 60/min
- Herevalueer elke 30 seconden
Aanvaardbare pre-ductale SpO2
| 2 min | 60% |
| 3 min | 70% |
| 4 min | 80% |
| 5 min | 85% |
| 10 min | 90% |
Achtergrond
Insufflatiebeademingen
- Optimale druk, duur en flow is nog niet duidelijk.
- Eerste ademteugen: druk gedurende 2-3 seconden aan te houden om de longexpansie te bevorderen.
- T-opzetstuk (‘Neopuff’) of BMV
- NB. volumetrauma
- Voldragen baby’s: max. druk 30 cmH2O,
- pretermen: max. druk 20-25 cm H2O
- Vijf maal gedurende tot 2-3 seconden per beademing.
Oxygenatie
- Start reanimatie pasgeborene met kamerlucht
- Zuurstof op geleide van aanvaarbare preductale SpO2
- Start FiO2 100% bij start thoraxcompressie
Nadelen hoge FiO2: genereren vrije zuurstofradicalen, oxidatieve stress en reperfusieschade. Nadelige effecten op ademhalingsfysiologie, cerebrale circulatie en potentiële weefselschade door vrije zuurstofradicalen. Kamerlucht is aangetoond even effectief als 100% zuurstof bij pasgeborene met zuurstoftekort.
Intubatie
- In quasi alle gevallen kan een pasgeboren baby gereanimeerd worden met behulp van masker-ballonbeademing
- Blad: maat 0 voor preterme, maat 1 voor voldragen pasgeborene
- Tube: 3 – 3.5 ongecufft
- Zie Formules Kind
Thorax compressies
- Twee technieken bij pasgeborene
- Duim-cirkel methode (voorkeur)
- Duimen op onderste derde gedeelte van sternum
- Andere vingers omvatten de borstkas en ondersteunen de rug
- Druk op sternum, niet op ribben
- Twee-vinger-methode
- Twee vingers ter hoogte van sternum, loodrecht op thorax
- Andere hand ondersteund de rug
- Duim-cirkel methode (voorkeur)
- Thorax compressie tot minstens één derde van de voorachterwaardse diameter
- Goede relaxatie van thoraxwand niet verhinderen
Vasculaire toegang
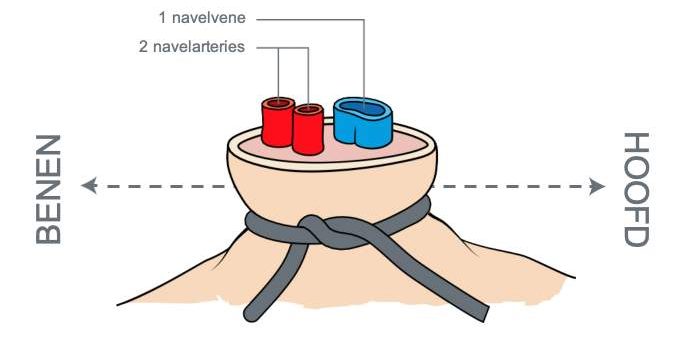
- Voorkeur: navelvene (v. umbilicalis)
- Bedek steriel
- Ombindt t.h.v. de basis met navellind of burstnaad
- Snijdt de navelstreng met scalpen, behoudt lengte van ca. 1 cm
- Drie vaten: twee arteriën, één vene
- Breng 3,5 of 5 Fr. umbilicale vene catheter tot ca. 5 cm in
- Aspireer bloed, flush met 0,5 – 1 ml NaCl 0,5%
- Trek navellind of burstnaad aan
- Alternatief: IO-toegang
- De endotracheale toegang is niet meer aanbevolen
Medicatie en vocht
- Adrenaline: 10mcg/kg IV of IO
- Vocht: isotone kristalloïden 10ml/kg
- Bloedtransfusie: leukocytenarme O Rhesus-negatieve RBC
- NaBic: geen evidentie
- Hypoglycemie: 3ml/kg glucose 10
Ethiek
- Overwegen niet overgaan tot reanimatie of staken van reanimatie. In veel landen is het de algemene consensus niet over te gaan tot reanimatie in de verloskamer voor pasgeborenen met:
- zwangerschapsleeftijd < 23 weken
- geboortegewicht < 400g
- anencefalie, of bevestigde trisomie 13 of 18
- Reanimatie is bijna altijd geïndiceerd bij pasgeborenen met:
- Zwangerschapsleeftijd gelijk aan of boven de 25 weken
- Meeste kinderen met congenitale malformaties.
- Als de prognose onzeker is of er is onvolledige informatie over de zwangerschap en de status van de pasgeborene, wordt gestart met reanimatie.
- Onderbreken van de reanimatie kan aanvaardbaar zijn als deze na 10 minuten ononderbroken en adequate uitvoering niet resulteerde in een detecteerbaar hartritme.
- In dit geval is overleving zonder ernstige beperking immers zeer onwaarschijnlijk.
2
Referenties
- 1.Simon L, Hashmi M, Bragg B. statpearls. November 2019. http://www.ncbi.nlm.nih.gov/books/NBK470569/.
- 2.Voorde, van de P. EPALS: European Paediatric Advanced Life Support. 5th ed. Niel, Belgium: European Resuscitation Council; 2015.